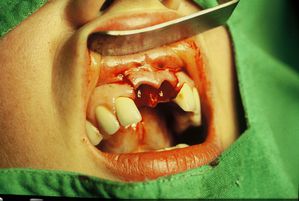
Un implant permet de remplacer n’importe quelle dent absente
Un implant est une racine artificielle, sous forme de vis, faite en titane (rarement en céramique) que l’on va fixer dans l’os, sous la gencive qui la recouvre. Une fois en place, l’implant servira à fixer différents types de prothèse : couronne, bridge, appareil mobile.
L’indication de la pose d’implant fait suite à un bilan clinique et radiographique complet.
Si, en théorie, on peut remplacer n’importe quelle dent absente, il n’en est pas de même en pratique. En effet, cela dépend du résultat esthétique souhaité et du volume osseux de départ.
Les implants permettent de combler le vide laissé par des dents absentes sans avoir à prendre appui sur des dents piliers naturelle, la couronne étant fixée sur l’implant.
On ne dégrade pas les dents voisines contrairement au bridge où on taille les dents naturelles pour les couronner et s’appuyer.
Avec les implants, on peut stabiliser des appareils mobiles grâce à des attaches fixées sur les piliers artificiels. On « clippe » la prothèse dessus pour qu’elle reste bien en place. On peut la retirer en tirant doucement.
La stabilisation des appareils permet de les rendre moins mobiles, de retrouver le goût (suppression partielle du palais au maxillaire supérieur), de ne plus craindre de les perdre et d’être moins gêné pour parler.
L’implantologie bénéficie des progrès de la recherche et de l’évolution de techniques de chirurgie parodontale et maxillo-faciale. Dans l’absolu, on peut considérer qu’en l’utilisant avec tact et mesure, on peut régler de très nombreux cas d’édentation pour le bien-être des patients.
La chirurgie implantaire n’est pas du tout du « bricolage ». Il ne s’agit pas de visser un clou ou une vis dans un mur. Même si la forme de l’implant ressemble à une vis, la chirurgie implantaire est une intervention particulièrement délicate.
Il s’agit d’une technologie hautement spécialisée.

L’implantologie fait partie des grandes découvertes du XXème siècle
Il est amusant de noter que l’implantologie a été autant décriée à ses débuts, il y a plusieurs décennies, qu’elle a tendance aujourd’hui à être considérée par le public et certains praticiens comme un technique miracle permettant de résoudre tous les problèmes.
Même si l’on a retrouvé des dents semble-t-il réimplantées sur des squelettes très anciens, l’implant par lui-même est réellement une invention du XXème siècle.
Le premier implant « moderne » a été utilisé et conçu en 1913 par le Dr Greenfield. Il s’agissait d’un cylindre de platine iridié. Il a été posé par ce praticien après avoir réalisé un forage dans l’os maxillaire. L’utilisation des implants a pendant longtemps été synonyme d’échec, de technique empirique sans aucune base scientifique.
Depuis trente-cinq ans, ils sont crédibilisés grâce à un mot : l’ostéo-intégration. Ce mot, quelque peu galvaudé actuellement, est le fruit du travail de l’équipe du Pr Bränemark à Göteborg en Suède. Cette méthode permet d’obtenir un taux de succès prévisible de 95% à 98%, dans les os maxillaires. Le taux de 98% est obtenu après la première année, l’implant « prenant » ou « ne prenant pas » dans l’os, puis est remarquablement stable dans le temps.
Le matériau utilisé par Bränemark est le titane dit commercialement pur, c'est-à-dire contenant moins de 0,3% d’impuretés.
Lors des débuts « sérieux » de l’implantologie, les matériaux utilisés étaient des alliages et l’instrumentation ne correspondait pas exactement à la forme des implants : il s’agissait donc d’une technique chirurgicale moins précise qu’aujourd’hui. De plus, nous n’avions pas à notre disposition la qualité des bilans radiographiques, ni les logiciels utilisés pour l’étude des scanners préimplantaires : ceci limitaient considérablement le champ d’application de cette technique, ainsi que le taux de réussite (autour de 50 à 60%). En revanche, à cette époque, la forme des implants (lame, vis ou sous-périosté) présentait des faux-moignons sur lesquels nous fixions immédiatement les dents absentes : l’intervention chirurgicale se faisait en un seul temps. En cas de succès, les patients étaient enchantés, car ils supprimaient instantanément leur appareil mobile, ce qui était extraordinaire pour eux.
Ce n’est qu’avec Bränemark que cette technique a évolué et que les statistiques se sont considérablement améliorées, le taux d’échec n’étant plus que de 1 à 5 % sur les patients implantés. Pour ce faire, il a fallu établir des principes très importants :
-
n’utiliser que du titane pur
-
employer une instrumentation parfaitement adaptée à la nouvelle forme des implants et favorisant ainsi leur stabilisation primaire sans effort ni traumatisme ;
-
pratiquer l’intervention en deux temps.
Actuellement, l’implantologie est encore en pleine évolution, tant sur le plan chirurgical que sur les plans prothétique et esthétique.
Avant de poser un implant, il y a plusieurs examens à pratiquer : c’est le bilan pré-implantaire
Comme pour toute intervention chirurgicale de pointe, un bilan général complet doit être réalisé. Outre une évaluation de l’état général (absence de certaines pathologies qui sont de véritables contre-indications), un examen approfondi de la bouche du patient doit être réalisé : celui-ci sera effectué par un examen clinique de l’édentation, des gencives, des dents restantes et de l’occlusion.
Une étude sur les modèles en plâtre fabriqués à partir des empreintes de la bouche du patient permettra de corriger entre autres le type d’édentation et de réaliser une maquette des futures dents du patient.
L’examen radiographique (radio panoramique, scanner, cone beam) permettra d’obtenir des renseignements sur les volumes, la qualité de l’os, les obstacles anatomiques, etc.
Ceci permet d’envisager de nombreuses solutions à proposer à nos patients.
Voici quelques exemples à titre indicatif :
-
Vous souhaitez remplacer les dents qui vous manquent de façon très simplifiée : dans ce cas, pourquoi ne pas limiter le nombre d’implants et trouver une solution mixte avec implant et appareil mobile ?
-
Vous pouvez « supporter » un appareil mobile et seule l’instabilité importante de celui-ci vous gêne : au lieu d’effectuer un bridge complet, on peut stabiliser la prothèse. Ceci va limiter le nombre d’implants et donc l’importance de l’intervention.
-
Vous ne supportez plus du tout votre appareil et ne voulez que du fixe : dans ce cas, on doit poser le nombre d’implants nécessaires pour remplacer les dents manquantes.
-
Vous avez un volume osseux résiduel extrêmement limité et ne voulez surtout pas vous embêter avec des interventions plus complexes en utilisant entre autre les greffes osseuses ; un appareil ne vous gêne pas. Pourquoi proposer des implants répondons simplement à votre demande par la solution la plus simple possible.
-
A l’opposé, vous avez un volume osseux toujours très limité mais ne supportez pas l’idée d’appareil : vous vous verrez proposer des solutions beaucoup plus sophistiquées et nécessitant des interventions plus importantes.
Enfin, n’oublions pas que l’analyse de la motivation du patient et de ses « habitudes » (alimentation, hygiène, tabac, alcool, drogue, prise de médicaments, stress, dépression, goût du risque, etc.) intervient dans la décision thérapeutique finale.
Le bilan est donc capital car le traitement implantaire est toujours personnalisé.

Tout le monde ne peut pas bénéficier des implants
Chez le jeune enfant ou l’adolescent, il est préférable d’attendre la fin de la croissance osseuse. Cette limite est très variable d’une personne à l’autre : elle peut se situer entre 14 et 20 ans, voire plus. Un examen radiographique (entre autre du poignet) permettra de définir la période de fin de croissance osseuse.
Les contre-indications générales sont celles de la chirurgie classique et de certaines pathologies générales.
Les contre-indications locales sont :
-
une mauvaise hygiène buccale ;
-
une mauvaise qualité de l’os (texture trop molle) ;
-
un volume osseux insuffisant, variable selon la localisation (sous-sinusien par exemple.
Par ailleurs, la présence d’obstacles anatomiques (nerf dentaire entre autre) associée à des pertes d’os considérables peut contre-indiquer la pose de tout implant.
Il en est de même pour les personnes souffrant de pathologies graves telles que cancer, sida évolutif, etc.
Il existe beaucoup de contre-indications dites « relatives » telles que le défaut d’hygiène ou les problèmes occlusaux.
Selon les cas, ces contre-indications peuvent-être réversible, par exemple si le patient devient motivé et reprend une hygiène buccale normale, ou bien si l’on redonne un volume osseux dans lequel on pourra implanter par des techniques chirurgicales spécialisées (greffe osseuse par exemple).
La décision revient au praticien.
Se faire poser un implant est une intervention délicate
C’est une intervention minutieuse. La technique implantaire traditionnelle se déroule en deux temps opératoires pratiqués chacun sous anesthésie locale.
Premier temps : pose de l’implant. On incise la gencive jusqu’à l’os puis on prépare la logette pour l’implant à l’aide de forets de diamètres différents calibrés à la forme et aux dimensions de la racine artificielle. L’implant est enfoui dans l’os, puis on suture.
Il arrive fréquemment d’associer d’autres techniques chirurgicales à la pose de l’implant. En effet, nous sommes souvent en présence de faible volume osseux qui oblige à pratiquer des greffes osseuses. Celles-ci sont faites, soit plusieurs mois avant la pose de l’implant (quand le volume osseux est trop réduit), soit plus souvent en même temps que l’implantation, quand la stabilisation primaire de la racine artificielle est possible (c’est-à-dire que l’on obtient une stabilité immédiate de l’implant dans l’os restant).
D’autres techniques sont également employées, parmi lesquelles la régénération tissulaire guidée, qui elle aussi se fait soit en préparation du futur site à implanter, soit au moment de la pose de l’implant.
Deuxième temps : le désenfouiement de l’implant. Après la période d’intégration osseuse de trois à six mois pendant laquelle s’effectue la cicatrisation de l’os autour de l’implant, il s’agit de préparer le site implantaire pour recevoir la future dent artificielle. Cela consiste à découper un petit orifice dans la gencive au niveau de la zone d’émergence de l’implant pour fixer une pièce métallique, le faux moignon implantaire, sur laquelle viendra se poser la future couronne.
Les interventions de chirurgie implantaire peuvent s’avérer très différentes en fonction du cas à traiter : de l’implantologie dite simple (même si elle est délicate) pratiquée sous anesthésie locale et sans traumatisme particulier pour le patient, aux interventions « lourdes » beaucoup plus contraignantes.
Lorsque le terrain local osseux du patient ne permet pas d’envisager la pose d’implants (par exemple en cas de volume osseux très insuffisant), on procède à une « préparation du site ».
On réalise des greffes osseuses (dans les maxillaires, les cavités du sinus, etc.) à l’aide de prélèvements effectués sur le patient au niveau de la crête iliaque, du menton, du crâne, etc.
Seules des équipes spécialisées peuvent mener à bien ces opérations qui sont souvent effectuées sous neuroleptanalgésie ou sous anesthésie générale avec hospitalisation de très courte durée.
Les indications des implants sont multiples
Qu’il vous manque une dent, plusieurs ou toutes, les implants sont la seule manière d’assurer leur remplacement définitif sans porter atteinte aux autres dents présentes et en évitant un dentier.
S’il manque une seule dent, le meilleur moyen de la remplacer est de poser une couronne sur un implant unitaire pour rétablie le sourire et la fonction.
S’il manque plusieurs dents, la fonction et l’esthétique seront facilement restaurées par une couronne ou un bridge posé sur plusieurs implants.
Lorsqu’il ne reste plus de dents, on peut choisir soit un bridge complet, soit un appareil maintenu par des attaches fixées sur les implants. Le bridge est alors posé sur six à huit implants, voire plus. Il permet de retrouver une denture complète.
L’appareil sur implants est relié par des attaches à deux implants ou plus : lorsqu’il est en place, il est solidement fixé sur les implants et ne risque pas de se déplacer. Cependant, il est conseillé de le retirer pour le nettoyer au moins une fois par jour et de le remettre immédiatement en bouche.
Le choix entre ces deux possibilités dépend de votre cas et de vos préférences. La meilleure option dépendra du type d’os, de la quantité d’os présente et des problèmes fonctionnels. C’est en parlant avec votre praticien que vous déterminerez le meilleur choix pour votre cas. Que vous ayez un bridge fixe ou un appareil mobile sur implants, vous pourrez parler, mastiquer et sourire en toute confiance.
Statistiquement la durée de vie d’un implant est de 10 ans en moyenne.
En réalité elle est souvent beaucoup plus longue.
Les risques d’échec en implantologie sont heureusement rares (de 1 à 5% des cas), mais ils existent :
-
L’échec de l’ostéo-intégration consiste en l’interposition d’un tissu fibreux entre l’os et l’implant. Il apparaît le plus souvent à la fin de la phase de cicatrisation, avant la réalisation de la prothèse. Dans ce cas, la dépose de l’implant ne laisse aucune séquelle.
-
La mobilité progressive de l’implant est favorisée par le tabagisme, l’alcoolisme, la drogue, des traumatismes dentaires, une mauvaise hygiène, des problèmes de mastications etc.
Selon les cas, le traitement de l’échec consistera en la conservation de l’implant en réalisant un traitement approprié, ou en sa dépose.
Lorsque l’implant est enlevé, la petite cavité où il se trouvait se comble et l’on retrouve la situation de départ sans séquelle. Si le terrain est favorable, on pourra procéder après l’ablation de l’implant à une intervention parodontale (lambeaux, régénération tissulaire guidée couplée éventuellement avec une greffe d’os ou de biomatériaux) afin de préparer le nouveau site pour poser un nouvel implant.
Le pourcentage d’échec peut augmenter en cas de chirurgie implantaire lourde (greffes-chirurgie osseuse, sinusienne, etc.) ou de mise en charge immédiate (pose des dents le jour même de l’intervention ou dans les 15 jours qui suivent).
Enfin, un nouveau matériau est de plus en plus utilisé en implantologie : la zircone
Il s’agit d’oxyde de ZIRCONIUM polycristallin, opaque (différent du zircon qui est transparent)
C’est une céramique renforcée.
Les propriétés qui nous intéressent en implantologie sont sa dureté et sa bonne résistance à l’usure ainsi que l’absence de relargage d’ions métalliques.
Des implants à base de zircone sont utilisés depuis 2 décennies environ mais le corps de l’immense majorité des implants dans le monde reste du titane recouvert d’oxyde de titane.
En réalité le zircone se retrouve le plus souvent sur la partie supérieure de l’implant en titane, au niveau de sa tête, c’est ce que l’on appelle la bague zircone qui est fixée sur le corps de l’implant.
L’interface entre le zircone et le titane est parfaitement hermétique : la jonction avec l’implant est parfaite.
Ses avantages sont :
-Elle s’intègre parfaitement avec les tissus parodontaux.
-Il n’y a pas de sensibilité avec différences de températures.
-Surtout esthétiquement : sa teinte correspond aux teintes A2-A3 du teintier céramique c'est-à-dire que lorsqu’il y a une petite rétraction gingivale et que la bague apparaît on se retrouve avec une teinte similaire à celle de la dent qui est posée dessus
Nous allons décrire plusieurs techniques chirurgicales récentes qui permettent à plus de patients soit d’obtenir de meilleurs résultats soit d’avoir les dents plus vite
Extraction-implantation immédiate
Il s’agit de poser l’implant immédiatement après avoir extrait la racine délabrée, ce qui raccourcit le temps de traitement.
Chaque situation clinique doit être analysée pour choisir l’une ou l’autre des deux stratégies, extraction-implantation immédiate ou implantation différée après cicatrisation complète de l’alvéole (c'est-à-dire qu’après l’extraction on attend plusieurs semaines). L’implantation immédiate ne peut se concevoir que si elle permet un meilleur résultat chirurgical et prothétique, c’est-à-dire un alignement des collets et la présence de papilles remplissant l’espace inter-dentaire. C’est la situation anatomique osseuse constatée au moment de l’avulsion qui permettra de décider.
Grâce à un implant, on peut remplacer tout de suite une dent qui manque.
Techniquement, on peut poser une dent immédiatement après la pose d’un implant, mais attention au risque d’échec ! Dans la majorité des cas, on préfère toutefois respecter le principe et l’intervention en deux temps de Bränemark, qui consiste à laisser l’os cicatriser autour de l’implant pendant quelques mois avant de poser la couronne dessus.
Il existe certains cas d’édentation où, en accord avec le patient, on peut réaliser une mise en charge implantaire immédiate : sitôt l’implant posé, il est possible de mettre une dent. Dans un premier temps, cette couronne sera en résine avant d’être remplacée par une couronne définitive en céramique.
Cette technique repose notamment sur le fait qu’une légère stimulation de l’os, grâce à la présence de la dent sur l’implant, favorise la cicatrisation osseuse autour de ce dernier. Cela est vrai jusqu’à un certain stade de la stimulation ; passé ce stade (ce qui arrive très vite lors de la mastication), il ne s’agit plus d’une stimulation créée au niveau de l’interface os-implant, mais d’une agression qui va nuire à l’intégration osseuse de l’implant et donc entraîner sa perte, d’où l’échec.
Le seul intérêt de cette méthode est le confort du patient qui n’est plus obligé d’attendre plusieurs mois avant d’avoir ses dents. Cependant, il vaut mieux dans la majorité des cas lui expliquer qu’il est préférable de faire preuve de patience et d’attendre quelques mois pour garantir ses chances de succès.
On pourra envisager cette méthode dans des cas particuliers de stabilisation de certains appareils mobiles, de réalisation de bridges ou de couronnes sur implants dans des zones où les forces de mastication sont moins importantes, ou chez des patients ayant une moindre force de mastication.
Pour les patients pressés, il existe aussi une autre méthode dans le cadre de la réalisation de bridges sur implants : ce sont les implants provisoires qui sont placés en même temps que les implants définitifs et qui permettent au patient d’avoir immédiatement un bridge transitoire, le temps de l’intégration osseuse des implants définitifs.
En attendant, ils permettent au patient de sourire et de manger avec des dents fixes.
Mais attention à la fragilité au niveau du col de ces implants, qui sont beaucoup plus minces et plus fragiles que leurs homologues définitifs.
On doit manger tranquillement, avec précaution : pas question de mordre dans un sandwich ou de croquer une pomme ! Cette possibilité est intéressante mais ce n’est pas applicable à tous les cas d’implantologie.
De plus, elle augmente sensiblement le montant du devis.
La régénération osseuse guidée
Les patients considèrent comme une évidence qu’un implant s’ostéointègre ce qui est faux car il y a encore des échecs.
Aujourd’hui ce qui compte le plus pour eux, c’est que la réhabilitation prothétique soit esthétique.
La perte de dents entraîne systématiquement une fonte du volume osseux dont la conséquence sera soit l’impossibilité de mettre un implant, soit la difficulté pour le praticien d’obtenir que la réhabilitation implanto-portée soit esthétique.
La régénération osseuse guidée découle des principes de la régénération tissulaire guidée.
Il s’agit de gérer les défauts osseux au niveau de futurs sites d’implantation pour permettre la mise en place d’un implant, dans un axe convenable pour l’esthétique et la fonction.
On utilise des membranes de ROG qui vont lutter contre l’invasion cellulaire du caillot sanguin par les cellules conjonctives et épithéliales issues de la gencive.
Ces membranes peuvent être non résorbables, ou résorbables (elles sont en collagène et elles s’autodétruisent, donc il n’est pas nécessaire de réintervenir pour les enlever).
On utilise des biomatériaux de comblements osseux qui ont une action ostéoconductrice pour la plupart d’entre eux et ostéoinductrice pour ce qui est de l’os autogène.
Ostéotomies segmentaires d’augmentation verticale des crêtes alvéolaires atrophiées. Il s’agit de rendre possible la pose d’implant en augmentant le volume osseux avec peu de greffe.
L’ostéotomie segmentaire, consiste à sectionner un segment osseux crestal qui sera maintenu vascularisé par ses attaches muqueuses et déplacé coronairement, en ouvrant l’espace médullaire. Il est alors stabilisé dans sa position finale par ostéosynthèse. : On interpose un greffon d’os autogène
L’augmentation verticale de crête alvéolaire par greffe osseuse en bloc ou en particule présente comme inconvénients la morbidité liée à un deuxième site de prélèvement et des suites opératoires conséquentes.
Et en plus le segment prélevé étant un os non vascularisé subit un remodelage pour son intégration, entraînant une résorption estimée à plus de 20%.
Après une simple anesthésie locale, la section de l’os est réalisée à l’aide de la piézochirurgie permettant de couper le segment osseux crestal sans perturber le périoste lingual.
Le segment pédiculé est séparé de l’os basal grâce à un ciseau à os puis déplacé coronairement à la hauteur souhaitée et stabilisée dans la nouvelle position par des minis plaques d’ostéosynthèse.
L’espace ainsi crée entre le fragment osseux coronaire et l’os mandibulaire est comblé par des particules d’os allogénique.
Des plaquettes de PRF sont appliquées sur les segments et matériau.
4 mois après contrôle scanner, la plaque est déposée et on pose l’implant.
Elévation du plancher sinusien par voie latérale : sinus lift avec comblement
Après extraction dentaire, la région postérieure du maxillaire subit une résorption osseuse parfois sévère.
L’os sous-sinusien peut se résumer à une lamelle osseuse ultrafine constituant la seule cloison entre le sinus et la cavité orale.
Le rehaussement du plancher du sinus maxillaire, par un comblement osseux intra-sinusien est une technique chirurgicale réalisable sous anesthésie locale ou générale.
Pendant l’intervention, la déchirure de la muqueuse empêche de poursuivre l’intervention. Seules les petites perforations qui peuvent être obturées autorisent la suite de l’intervention. Sinon une cicatrisation de la muqueuse de 4 mois permettra une nouvelle chirurgie.
Tatum et Boyne furent les précurseurs.
Elévation localisée du plancher sinusien par voie crestale
Cette intervention est plus légère que la précédente, et permet aussi de mettre des implants au niveau du sinus.
Les techniques de Tatum et Summers augmentent la hauteur d’os sous la membrane sinusienne par compactage progressif d’un matériau de comblement avec des ostéotomes à partir de la crête alvéolaire.
Les patients ne peuvent pas tous bénéficier de cette intervention.
Pour les comblements, différents matériaux sont utilisés (os autogène, allogène, produit de synthèse…).
L’efficacité des biomatériaux dépend :
-
du volume à combler
-
de l’âge du patient (potentiel de cicatrisation, qualité de l’os)
-
des contraintes mécaniques du site (secteur molaire, musculature…)
-
de la pathologie initiale (tissus sains, maladie parodontale, terrain médical…)
-
des exigences fonctionnelles et esthétiques.
La chirurgie d’expansion de crête est une technique de clivage osseux dont le but est :
Lors de la manipulation osseuse par expansion, l’épaisseur des crêtes minces peut être augmentée de 3 voire 4 mm, et permet de créer un contour vestibulaire normal, autorisant la pose simultanée d’un implant adapté à l’alvéole préparée.
L’impaction sous-sinusienne est une intervention plus légère que la greffe osseuse intrasinusienne. Elle est indiquée dans des cas bien précis de faible hauteur d’os sous les sinus empêchant la pose traditionnelle de l’implant. Par cette technique, on augmente ponctuellement la hauteur d’os rendant possible la pose d’implants. Schématiquement, il s’agit de repousser progressivement le plancher du sinus à l’aide d’instruments appelés ostéotomes de diamètres croissants tout en faisant une greffe osseuse localisée.
La distraction osseuse alvéolaire
Technique largement utilisée en orthopédie et en chirurgie maxillo-faciale, elle a fait son apparition il y a quelques années en chirurgie implantaire. Il s’agit d’augmenter la hauteur de l’os alvéolaire pour mettre un implant.
L’ostéogenèse par distraction (ou « stress en tension ») correspond à la capacité de l’os soumis à des forces d’étirement par activation (distracteur), de former un nouveau tissu osseux au niveau d’un défaut existant ou créé.
Une distraction alvéolaire n’est possible que lorsque la hauteur d’os résiduelle est supérieure ou égale à 6 mm.
L’activation faite par le patient doit être aisée et permettre au segment osseux de se déplacer selon un vecteur bien défini.
La mise en place peut se faire sous anesthésie local ou anesthésie générale.
La distraction alvéolaire présente des avantages par rapport aux techniques classiques d’augmentation osseuse par apposition.
Il n’existe pas de deuxième site opératoire.
La durée totale du traitement comparée à une greffe autogène peut être réduite. La pose des implants peut se faire 13 semaines après la fin de l’activation.
L’augmentation du volume osseux est accompagnée d’un gain de tissus mous.
La résorption des segments régénérés est nettement moins importante que dans les segments greffés.




 D’autres traitements existent pour le déchaussement des gencives. La première chose à faire pour soulager les affections gingivales- en dehors de la prescription d’antibiotiques destiner à lutter contre les abcès- est le détartrage sus-gingival et sous-gingival avec éventuellement un surfaçage des racines et un curetage de la gencive malade. Cela consiste à éliminer mécaniquement la plaque, le tartre et les colonies microbiennes dans les zones les plus profondes. On utilise des appareils à ultrasons à puissance faible et à pulvérisation tiède, qui donnent de bons résultats.
D’autres traitements existent pour le déchaussement des gencives. La première chose à faire pour soulager les affections gingivales- en dehors de la prescription d’antibiotiques destiner à lutter contre les abcès- est le détartrage sus-gingival et sous-gingival avec éventuellement un surfaçage des racines et un curetage de la gencive malade. Cela consiste à éliminer mécaniquement la plaque, le tartre et les colonies microbiennes dans les zones les plus profondes. On utilise des appareils à ultrasons à puissance faible et à pulvérisation tiède, qui donnent de bons résultats.